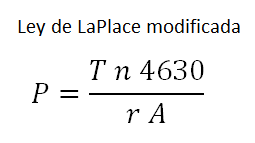¡Hola, susurradores de piernas!
Os traigo la resolución del caso clínico número 1 – Aquí podéis ver el post
Por favor, os pido que sigáis haciéndome llegar casos clínicos, ¡gracias!
Antes de nada…
Primera microformación: 8 de septiembre a las 19h
Una pequeña selección de formación para el próximo año, ¡muy interesante!
Título de Experto Universitario en Heridas Vasculares en el Miembro Inferior y Pie Diabético – Universidad de Córdoba – Yo hice la primera edición y merece mucho la pena
Postgrado de Enfermería de Práctica Avanzada en la Atención Integral a las Personas con Heridas y Lesiones Relacionadas con la Dependencia – Donde estaré de docente.
Esaludate – Tiene cursos de todo tipo y muy variados. Valen la pena
Bien, vamos por la resolución mía del caso que no tiene por qué ser ni la mejor ni mucho menos la perfecta. Yo tengo mis limitaciones en cuanto a material también y no voy a añadir determinados productos que yo creo muy útiles pero muy inaccesibles también.
Podemos llegar al mismo resultado de diferentes maneras. Sean más o menos eficientes. Pero mientras no sean contraproducentes, bien.
¡Vamos!
Resolución del caso clínico
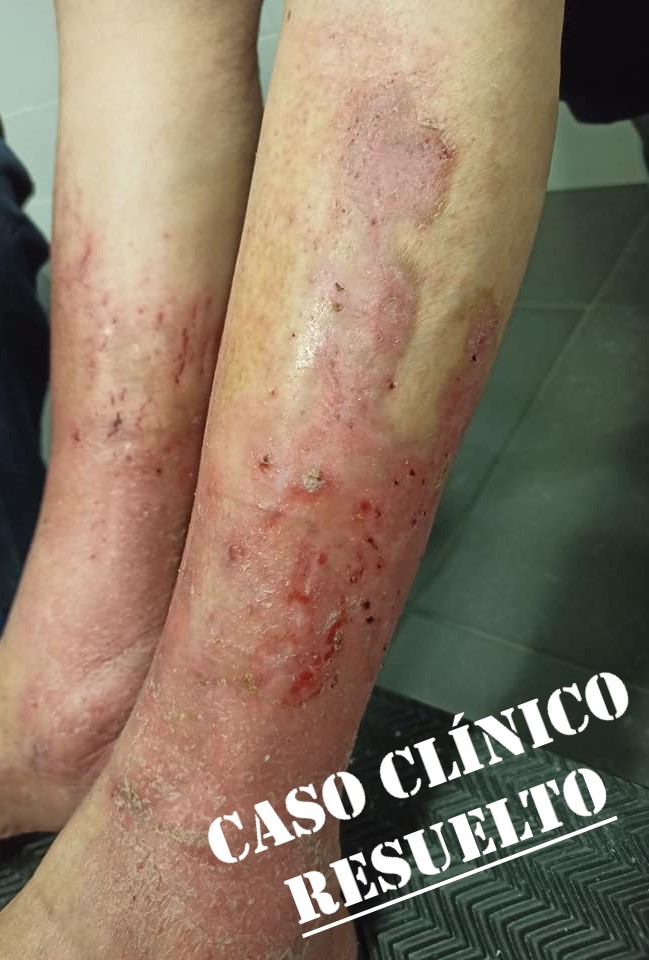
Tenemos una señora con una pierna tal que así:
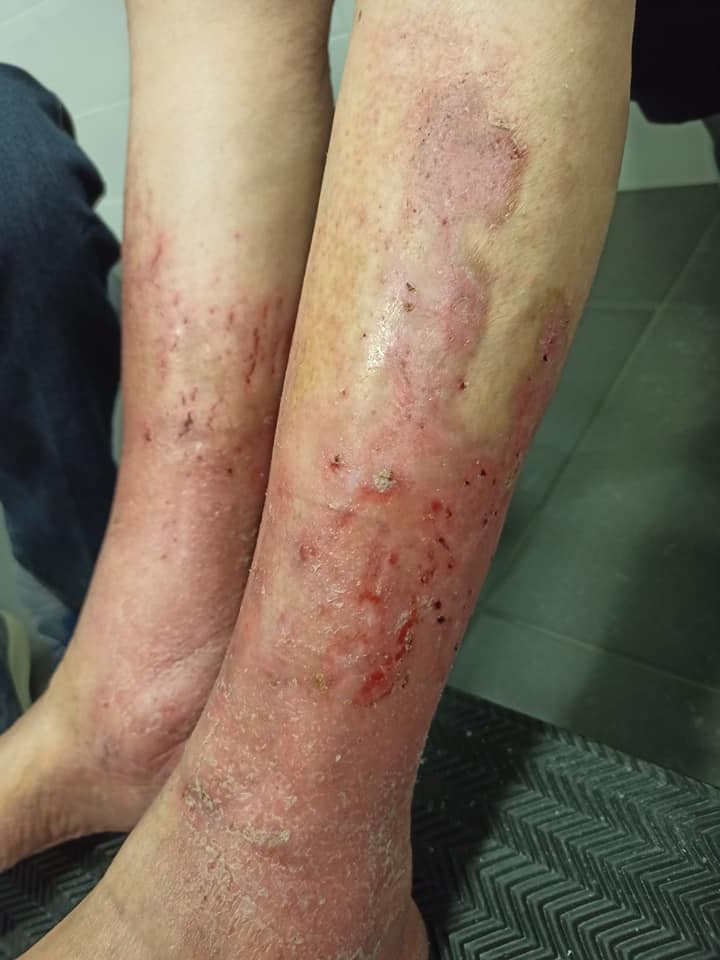
Diagnostico clínico de las lesiones
Antes de estas fotos nos han dicho que tenía edema. Así que tenemos esto:
- Mujer
- Mayor de 65 años.
- Con edema
- Sin arteriopatía. Sin antecedentes de interés.
Vamos a hablar con las piernas ahora, a ver qué nos susurran:
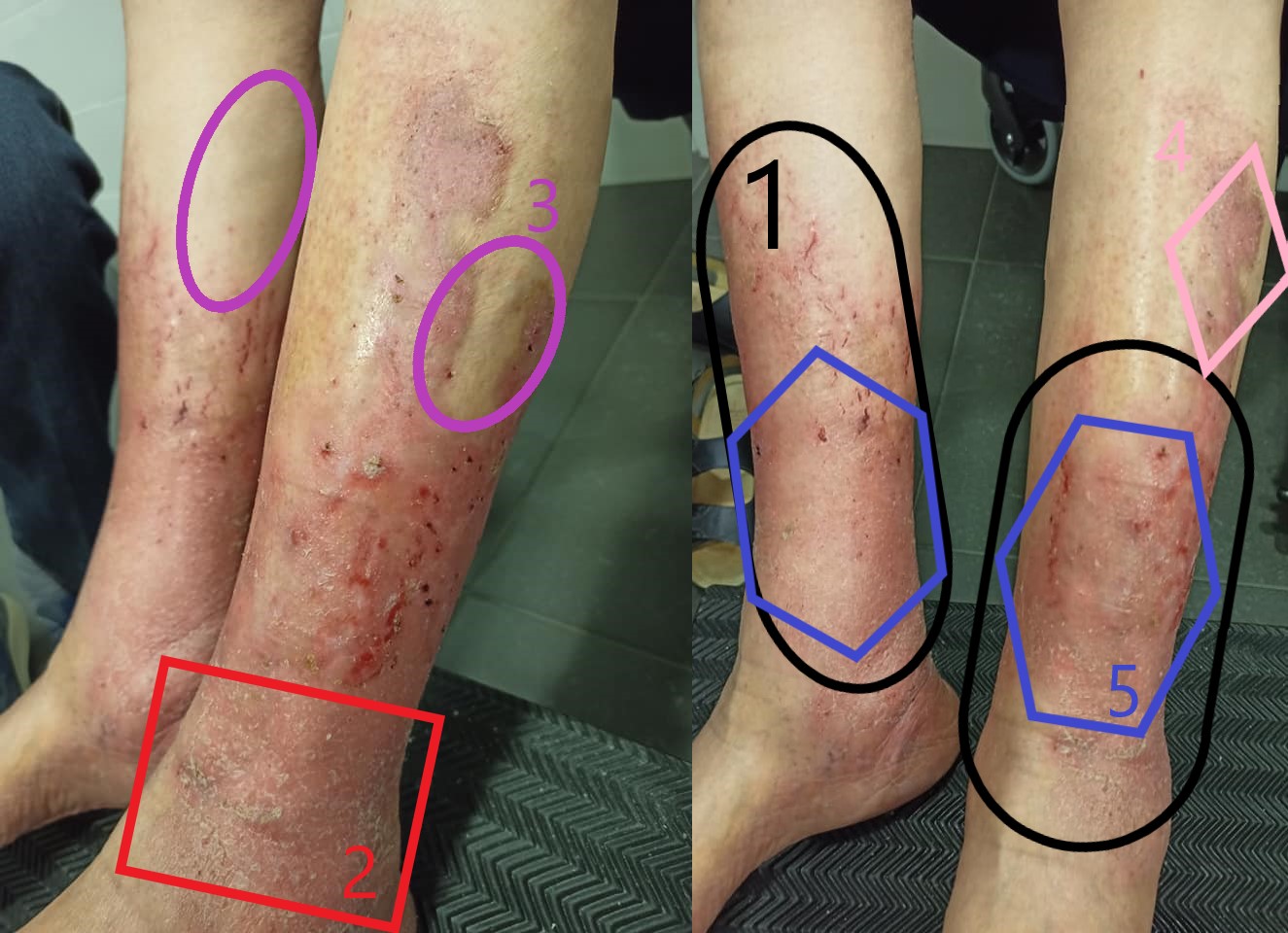
- Con dermatitis bilateral
- Con descamación
- Varices marcadas tanto en zona anterior como interior de la extremidad.
- Cicatrices de úlceras
- Aquí no lo sabemos pero me juego que tiene endurecida la piel en esta zona, sugestiva a lipodermatoesclerosis.
Por todo ello, mi orientación diagnostica son úlceras de etiología venosa empeoradas con la inmovilidad posterior a una fractura.
(Aquí tenéis el post de las características de las úlceras venosas)
Sobre la dermatitis bilateral
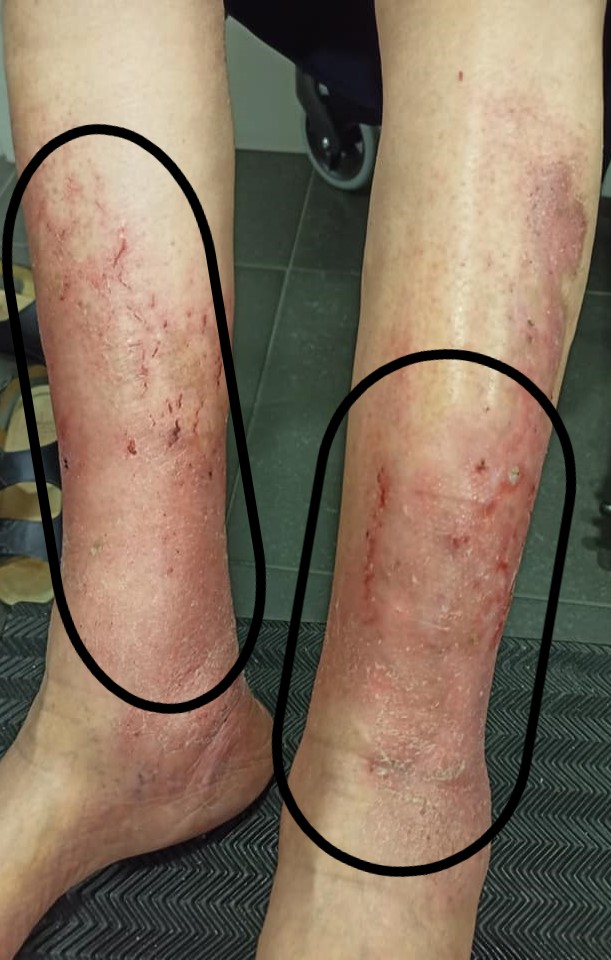
Normalmente, con una que tiene signos de insuficiencia venosa y una dermatitis que acaba justo en la zona de polaina… Da a pensar más que éste tipo de dermatitis sea por un proceso de inflamación secundario a la propia insuficiencia crónica.
No existen signos que nos hagan sugerir otro tipo de dermatitis, es bilateral por lo que es raro que sea por infección (tampoco tiene signos de infección) ni tampoco sugiere que sea por alergias porque no acaba abruptamente, no es en toda la zona del vendaje, ni se relaciona con el inicio de ningún producto.
Orientación diagnostica sobre la dermatitis: dermatitis de estasis.
Tratamiento
Ya hemos diagnosticado, ahora a tratar (este es el orden lógico)
Hay que tratar tanto las lesiones como la dermatitis con terapia de compresión. ¿Por qué? Porque tanto la causa de la dermatitis como la causa de esas úlceras residuales sigan abiertas es debido a la hipertensión venosa ambulatoria. Su tratamiento es la terapia compresiva.
Tal como esta ahora, con la dermatitis de estasis presente, no podemos decir que el edema esta controlado porque sigue manteniendo signos inflamación. Es muy posible que sea por que la técnica de terapia compresiva que se ha utilizado sea insuficiente y algo incorrecta.
En la situación actual, que:
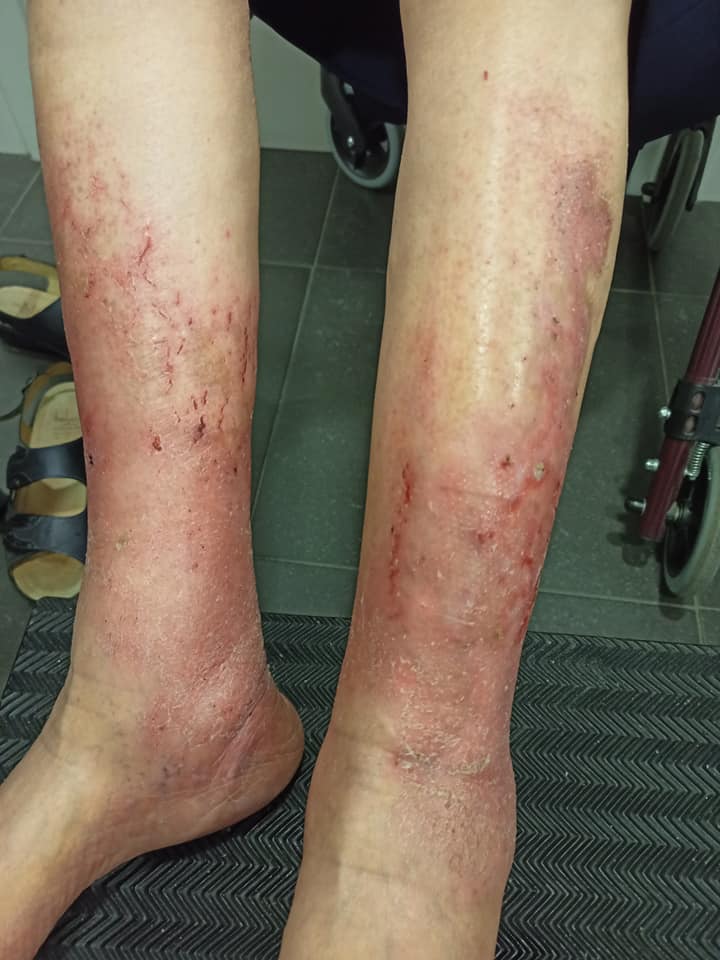
- Se ha reducido casi todo el edema
- Tenemos una dermatitis de estasis que requiere poca oclusión y que respire más la piel y no haya fricción
- Las lesiones están casi resueltas
Yo iría directamente hacia las medias de compresión.
Teniendo estos datos:
- Lesiones de larga duracción
- CEAP C6r
- Persona anciana
- Que tiene dificultades para tolerar la compresión
- Con un buen nivel económico
Recomendaría una media de tricotado plano de CCl1 según normativa alemana con ayuda técnica (calcetín deslizante). ¿Por qué? Porque:
- Camina
- Es más confortable para personas que no toleran bien la compresión
- Tiene más rigidez que el circular y aquí necesitamos que haya el máximo de presión de trabajo que podamos (que es la que mejora la hemodinamia).
- El calcetín deslizante nos ayudará a colocar la media sin tanto esfuerzo.
No pondríamos CCL2 porque seguramente rechazaría la media y hay que priorizar la adherencia.
Productos tópicos que ayudan a bajar la inflamación
Existen varios productos a elegir que van a ir en función de la persona, la accesibilidad y de cómo responda a dicho tratamiento. No existe uno que sirva para todo.
- Corticoides tópicos: siempre que sea en un breve tiempo y reduciendo la dosis a lo máximo
- Fomentos de te negro: de herboristeria. Tienen un efecto astringente. Se hace infusión, se mojan las gasas y se dejan 10 minutos en contacto con la piel.
- Vendas de oxido de zinc ya sea en vendaje o en recortes como apósito: el zinc es un agente antiinflamatorio muy útil en casos de dermatitis de estasis
- Espumas y cremas de zinc: existen cremas o espumas que tienen oxido de zinc y potencian el efecto antinflamatorio de este. Los productos barrera con zinc no nos sirven en estos casos porque tienen otros excipientes que ocluyen y empeoran el cuadro. Hablamos de productos específicos, tales como el Sesprevex.
En este caso yo acompañaría la compresión con vendas de óxido de zinc recortadas como si fuera un apósito o espuma de zinc. Valoraría cómo responde y cambiaría si veo que es insuficiente.
Qué vamos a observar si logramos reducir la inflamación
Normalmente las dermatitis de estasis tan inflamadas que evolucionan bien pierden la intensidad rojiza y van hacia colores rosados o dejan el fondo ocre (si existe una dermatitis ocre previa).
Lo que vamos a observar si estamos mejorando el cuadro es una descamación generalizada.
La deshidratación post-reducción del edema es un signo de recuperación. Es buena señal pero también te indicia que debes iniciar la hidratación de las extremidades con emolientes.
Para ayudar a esa descamación, deberíamos utilizar otros tipos de cremas emolientes y no ácidos grasos hiperoxigenados (que también son emolientes) , como es en el caso.
Las cremas emolientes crean una capa que evita la evaporación excesiva de agua. Lo que hace es retener agua en la piel. Esto hace que las cremas emolientes sean más eficaces para sobrehidratar las costras y poder retirarlas que las cremas hidratantes.
En cuanto usar AGHO vs otras cremas emolientes:
Existen cremas más eficientes para controlar la deshidratación que los AGHO. Además de ser bastante más económicas que los AGHO.
Ambos productos se deberían evitar en infección o cuando existe un alto exudado por la inflamación. Puesto que si hidrata más una piel con exceso de hidratación, empeora el cuadro. Así que se reserva hasta que hayamos pasado a la fase de resolución (post inflamación). Pero bueno cada pierna un mundo.
(Gracias Mercedes que en comentarios ha ayudado a mejorar este apartado)
Finalmente, en las úlceras aplicaría alginato. Por el mero hecho que no aportan exceso de humedad (aquí esta inflamado, por lo que sobra) y no gelifican, por lo que mantienen menos húmedo el lecho. Los puedo dejar más tiempo sin tocar con el objetivo de que hagan costra.
Respuesta a las otras preguntas
La terapia de compresión de tratamiento se realizó con vendas de tracción larga a presión media porque no toleraba fuerte. ¿Qué me podéis decir de ello?
La técnica realizada no es la ideal. Aquí expongo mis razones:
- Tenemos que acostumbrarnos a hablar siempre en mmHg. Hablar de presión media o fuerte no da información y además estamos en riesgo que que no estemos aplicando bien una presión decreciente.
- Las vendas de larga tracción tienen más inconvenientes que beneficios (menos tolerancia, menos seguros). Como ya sabemos, los multicomponentes nos dan los mejores resultados. Ya analizamos los dos tipos de vendajes multicomponentes.
- No estoy seguro que se llegue a la presión objetivo. Bueno, la dermatitis de estasis lo demuestra.
A cambio de la técnica con vendas de larga tracción, ¿cómo hubiese realizado la terapia compresiva?
Estamos en una situación anterior a la explicada en el caso clínico. Antes de las fotos que hemos visto teníamos esto:
«debido a una fractura vertebral la señora no caminaba y aún tenia las úlceras muy grandes y con gran edema»
Aquí aplicaría primero terapia compresiva a través de vendajes y luego pasaría a medias cuando tuviese el edema controlado.
Al ser una paciente inmóvil tendríamos dos opciones:
- Podríamos aplicar multicomponente dual (que tiene algo más de presión en reposo) hasta reducir edema y pasar a multicomponente de corta tracción.
- Aplicar multicomponente de corta tracción directamente
Yo iría hacia la segunda opción. Teniendo en cuenta que la persona no tolera compresión elevada, el dual probablemente no lo tolerase (más presión de reposo). Y antes de coger el kit de 20 mmHg, haría un vendaje con corta tracción basado por capas y no por tensión para llegar a los 40 mmHg que es la presión que necesita (post sobre el tema).
Recordar que los vendajes multicomponente con sólo vendas de corta tracción también hacen presión en reposo por lo que son útiles en pacientes inmóviles (post).
Técnica con el multicomponente con vendas de corta tracción
Suponiendo que tuviese un diámetro en tobillo de 20 cm y siguiendo los cálculos de la ley de Laplace (que simplifiqué con la calculadora).
Tendríamos que para conseguir 40 mmHg aplicando poca tensión, con una venda de 8 y 10 cm, necesitaría al menos 6 capas.
- Si hiciera la de 8 cm en espiga (4 capas) haría 30 mmHg
- Si hiciera la de 10 cm en circular (2 capas) haría 10 mmHg
Aunque ya os adelanto que si existe tolerancia acabaría aplicando doble espiga porque el vendaje es más estable y sería más rígido.
¡MUCHAS GRACIAS A LOS QUE PARTICIPASTEIS!
¡Comentar todo lo que opinéis!
¡Espero que tengáis ganas del próximo caso clínico!